Das Kniegelenk
Kniechirurgie auf höchstem Niveau in der Klinik Manhagen
Das Kniegelenk ist das größte Gelenk des menschlichen Körpers. Es verbindet Oberschenkel (Femur), Unterschenkel (Tibia) und Kniescheibe (Patella) und ermöglicht gleichzeitig Beweglichkeit und Stabilität.
Um den hohen Anforderungen im Alltag und bei sportlicher Belastung gerecht zu werden, arbeitet ein komplexes Zusammenspiel aus:
- Gelenkkapsel
- Menisken
- Seiten- und Kreuzbändern
- Knorpelstrukturen
- umgebender Muskulatur
Nur durch dieses fein abgestimmte System kann das Knie sowohl einen großen Bewegungsumfang als auch eine langfristige Belastbarkeit gewährleisten.
Leistungspektrum der Kniechirurgie
Gelenkerhaltende/Gelenkversteifende Verfahren
- Hallux valgus
- Krallenzeh, Hammerzeh, Klauenzeh
- Knick-, Senk-, Spreizfuß
- Hohlfuß, Klumpfuß, Sichelfuß
- Fußdeformitäten als Folge von Gicht, Rheuma, Diabetes
- Zehendeformität (Digitus quintus varus superductus)
Gelenkerhaltende/Gelenkversteifende Verfahren
- Hallux rigidus
- Arthrose/Knorpelschaden des oberen und unteren Sprunggelenkes
- Arthrose der Fußwurzel
Rekonstruktions-/Korrekturverfahren
- Achyllodynie, Achillessehnennekrose
- Achillessehnensporn, Achillessehnenriss
- Chronische Bandinstabilität des Sprunggelenkes, z.B. Außenbandrekonstruktion
- Peronealsehnenriss
- Plantarfasziitis (Fersensporn)
- Haglundexostose
- Morbus Ledderhose
- Nervenengpasssyndrom (Morton Neurom, Tarsaltunnel-Syndrom)
- Neuropathien (Malum perforans/diabetisches Fußsyndrom)
- Knochennekrosen (Morbus Köhler)
- Coalitiones (knöchernde/bindegewebige Verbindung zweier Knochen)
- Charcotfuß (Charcotarthropathie)
- Ausheilung unverschobener Brüche im Gips
- Bei Fehlstellung minimalinvasive Stabilisierung
- Materialentfernung häufig erforderlich

Krankheitsbilder
Zehenballen (Hallux valgus)
Der Fuß ist mit seinen knapp dreißig Gelenken und Muskeln eine komplexe anatomische Konstruktion, die im Alltag einer großen Belastung ausgesetzt ist. Eine Vielzahl von möglichen Fehlstellungen erfordert vom behandelnden Arzt große Erfahrung, um die Beschwerden beim Gehen, Stehen oder Sporttreiben der richtigen Ursache zuordnen zu können. Die häufigste Fehlstellung am Fuß ist der Zehenballen (Hallx valgus). Allein in Deutschland sind 10 Mio. Menschen betroffen, davon jeder Dritte bei über 65-Jährigen. Schmerzen vor allem an der Innenseite der Großzehe können das Gehen beschwerlich machen. Manchmal kommt es im Verlauf zur Verdrängung der daneben liegenden Zehe (Krallenzeh). Auch kann es durch Fehlbelastung zu Schmerzen unter der Fußsohle kommen.
Wenn die Beschwerden über einen längeren Zeitraum bestehen und durch angepasstes Schuhwerk nicht abklingen, kann eine operative Korrektur erfolgen. Ziel ist hierbei die Begradigung der Zehe(n), um die Belastbarkeit wieder herzustellen. Es gibt hierfür viele verschiedene operative Optionen mit unterschiedlichen Vor- und Nachteilen. Die Wahl des richtigen Operationsverfahrens erfordert vom behandelnden Arzt Fingerspitzengefühl und Erfahrung und ist für den langfristigen Verlauf entscheidend. Nachfolgend werden wesentliche Informationen hierzu aufgeführt.
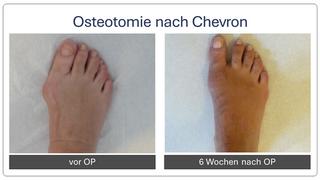
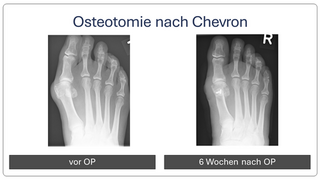
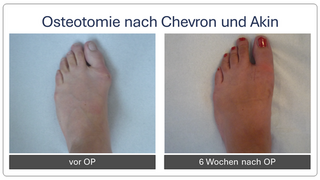
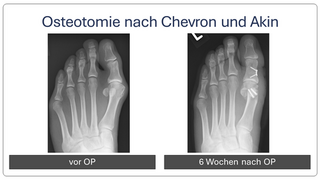
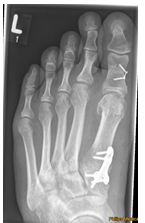
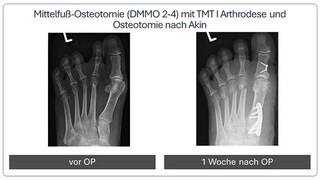
Begradigung durch Knochenverschiebung
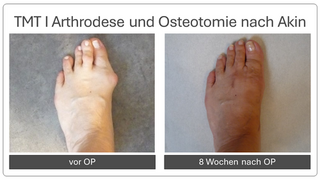
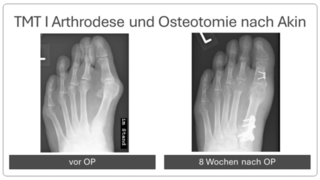
Hierbei wird der Mittelfußknochen nach außen verschoben und mit zwei kleinen Schräubchen wieder befestigt (Osteotomie nach Chevron). Ebenfalls wird ein verkürzter Muskel gelöst, damit der Zeh in gerader Position verbleibt (sog. laterales Release). Sollte die Fehlstellung auch innerhalb der Zehe vorliegen, wird auch ein kleiner Keil am Großzehengrundglied entnommen (Osteotomie nach Akin).
Die Patienten können nach der Operation in einem Spezialschuh ohne Stützen voll belasten. Der Vorfußentlastungsschuh sollte bis zur Röntgenkontrolle für 6 Wochen getragen werden. Anschließend ist normales Gehen im Normalschuh möglich. Eine Thromboseprophylaxe ist für 5-10 Tage notwendig.
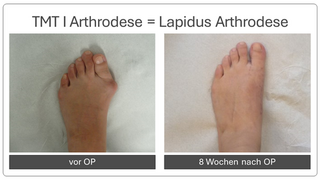
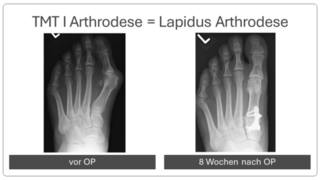
Begradigung durch Stabilisierung
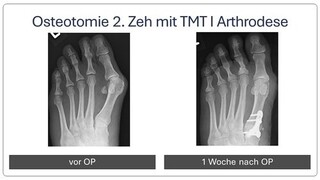
Bei fortgeschrittener Fehlstellung kommt es zu einer Instabilität des sog. TMT 1 Gelenkes, welches die Belastbarkeit der großen Zehe beim Gehen erschwert. Daher erfolgt eine Stabilisierung in diesem Bereich (Arthrodese des TMT I Gelenkes). Der Zeh wird hierbei durch die Entnahme eines kleinen Knochenkeils begradigt. Auch hier wird ein verkürzter Muskel gelöst, um die Stellung des Zehs langfristig zu sichern. Meist wird diese OP-Methode mit einer Osteotomie nach Akin kombiniert (s.o.).
Nach der Operation ist in einem Vorfußentlastungsschuh zunächst eine Teilbelastung an Stützen für 4 Wochen notwendig, solange sollte die Thromboseprophylaxe erfolgen. Anschließend kann im Vorfußentlastungsschuh ohne Stützen voll belastet werden, nach insgesamt 8 Wochen nach der Operation kann wieder ein Normalschuh benutzt werden.
Alternative Korrekturmöglichkeiten:
In bestimmten Fällen sind alternative Korrekturmöglichkeiten des Hallux valgus sinnvoller. So muss in manchen Fällen der Gelenkflächenwinkel korrigiert werden (Osteotomie nach Reverdin) oder bei beginnender asymptomatischer Knorpelschädigung das Großzehengrundgelenk entlastet werden (Osteotomie nach Youngswick). In seltenen Fällen ist eine gelenkerhaltene basisnahe Osteotomie notwendig (open wedge Osteotomie, closed wedge Osteotomie).
Verhalten nach der Operation (unabhängig vom Verfahren):
Nach dem Fadenzug nach 12-14 Tagen kann das Gelenk vom Patienten passiv beübt werden. Hierzu sollte der Zeh mit den Fingern umfasst und bis zum Anschlag nach oben und unten bewegt werden. Die Übungen sind in der Regel leicht schmerzhaft. Verordnungen für Physiotherapie sind nur gelegentlich notwendig, allerdings sind zu Beginn Anw
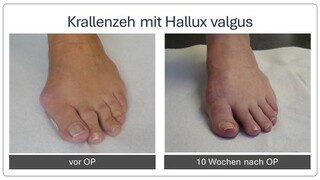
Krallenzeh und Hammerzeh
Während die Hammerzehe mit der Beere in der Regel noch den Boden berührt, ist dies bei der Krallenzeh nicht mehr möglich. Bei beiden Fehlstellungen kommt es oft zur Ausbildung von schmerzhaften Schwielen. Sind die Zehen im Anfangsstadium noch beweglich, steift im fortgeschrittenen Stadium das Mittelgelenk in einer Fehlstellung ein und kugelt im Endstadium im Grundgelenk sogar aus. Meist findet sich ursächlich eine andere Fehlstellung am Fuß wie ein Hallux valgus, Hohlfuß oder Knick-/Senkfuß. Weitere Ursachen können aber auch zu enge Schuhe sein oder deutlich seltener Unfallfolgen oder Erkrankungen der Nerven, wie dieses zum Beispiel beim Diabetes mellitus auftreten kann (sog. Neuropathie).
Wenn entsprechende Beschwerden bestehen, kann im fortgeschrittenen Stadium in der Regel nur mit einer Operation eine Verbesserung erreicht werden. Hierzu wird eine verkürzte Strecksehne verlängert, die Gelenkkapsel gelöst und das Mittelgelenk in gerader Stellung versteift (sog. Arthrodese des PIP-Gelenkes). Zur Stabilisierung des OP-Ergebnisses wird ein Draht eingebracht, der nach 4 bis 6 Wochen wieder gezogen wird. Auch wenn sich viele Patienten dieses nicht vorstellen können, ist das Ziehen des Drahtes nicht schmerzhaft.
Fehlstellungen der 5. Zehe
Wenn an der 5. Zehe eine Krallenzehfehlstellung operiert wird, ist eine restliche Beweglichkeit im Mittelgelenk wichtig, damit es beim Tragen von Schuhen nicht zu Schmerzen kommt. Hier wird eine sog. Hohmann OP durchgeführt, bei der das Gelenk noch eine schmerzfreie Restbeweglichkeit hat. Eine andere Fehlstellung an der 5. Zeh ist der sog. Digitus quintus varus superductus, bei der der 5. Zeh nach oben und zur Seite steht. In der Regel ist hier die Verlängerung der Strecksehne und die Verlagerung eines Muskels notwendig, bei der auch ein Draht für vier Wochen eingebracht wird (sog. Lapidus Prozedur der 5. Zehe).
Minimal invasive Fußchirurgie
Zur Korrektur der Krallenzeh ist nicht mehr der von vielen Patienten als störend empfundene Draht notwendig. Stattdessen müssen nach der Operation im wöchentlichen Rhythmus stabilisierende Verbände angelegt werden. Die Korrektur erfolgt bei der Operation über in der Regel zwei, ggf. drei Schnitte von jeweils 2-3mm Länge.
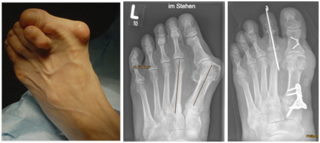
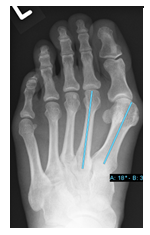
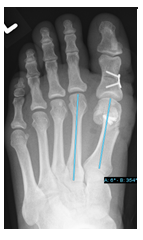
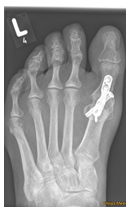
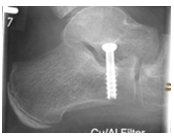
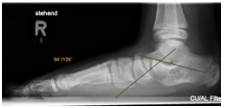
Durch die Fehlstellung der Großzehe (Hallux valgus) ist es zur Ausbildung einer Krallenzeh gekommen. Die Korrektur ist in manchen Fällen nur möglich, wenn beide Zehen begradigt werden. Im rechten Bild ist noch der Draht zu erkennen, der vier Wochen nach der Operation entfernt wird.
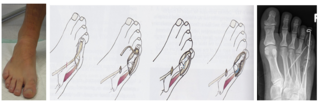
Im linken Bild ist der seitliche Hochstand der 5. Zeh deutlich zu erkennen. Im mittleren Bild ist schematisch die Verlagerung einer Sehne gezeigt, um die Fehlrotation zu korrigieren (Lapidus Prozedur). Im rechten Bild ist der Zeh nach der OP begradigt. Der zu erkennende Draht wird 4 Wochen nach der OP entfernt.
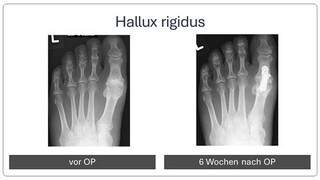
Hallux rigidus (Arthrose des Großzehengrundgelenkes)
Der Fuß ist mit seinen knapp dreißig Gelenken und Muskeln eine komplexe anatomische Konstruktion, die im Alltag einer großen Belastung ausgesetzt ist. Es erfordert vom behandelnden Arzt große Erfahrung, um die Beschwerden beim Gehen, Stehen oder Sporttreiben der richtigen Ursache zuordnen zu können.
Die Arthrose des Großzehengrundgelenkes kann unterschiedlich Beschwerden hervorrufen. Zum einen ist das Gelenk an sich schmerzhaft, weil nach Abrieb des schützenden Knorpels Knochen auf Knochen reibt. Zum anderen kommt es nicht selten zu einer Mehrbelastung anderer Gelenke als Folge der eingeschränkten Beweglichkeit und des Schonhinkens. Manche Patienten verspüren daher auch ziehende Schmerzen an der Außenseite des Fußes, obwohl nur das Großzehengrundgelenk erkrankt ist.
Wenn die Beschwerden über einen längeren Zeitraum bestehen und durch angepasstes Schuhwerk nicht abklingen, kann eine operative Korrektur erfolgen. Ziel ist hierbei die Beseitigung der Schmerzen. Die Beweglichkeit des Gelenkes kann in der Regel nicht wiederhergestellt werden. Die Therapie der Wahl ist eine Versteifungsoperation (sog. Arthrodese). Laut biomechanischen Studien sind die langfristigen Ergebnisse von Großzehengrundgelenkprothesen enttäuschend und bergen ein hohes Risiko von weiteren Operationen. Die Patientenzufriedenheit nach einer Versteifungsoperation ist im Gegensatz zu einer Prothesenoperation nach aktueller Studienlage sehr viel höher.
Die Patienten können nach der Operation in einem Spezialschuh für sechs Wochen ohne Stützen voll belasten, wobei das Abrollen vermieden wird. Danach können Normalschuhe getragen werden, sofern die Röntgenkontrolle keine Besonderheiten zeigt. Verordnungen für Physiotherapie sind nur gelegentlich notwendig, allerdings sind zu Beginn Anwendungen für Lymphdrainage sinnvoll. In manchen Fällen werden nach der Operation noch zusätzlich Einlagen benötigt.
Bis auch längere Gehstrecken ohne Mühen bewältigt werden können, vergehen in der Regel vier, selten sechs und in Einzelfällen mehr als neun Monate. Sobald der Vorfußentlastungsschuh nicht mehr erforderlich ist, ist prinzipiell Nordic Walking, Fahrradfahren und Schwimmen erlaubt. Hier besteht bei unsicherem Gangbild jedoch ein gewisses Sturzrisiko, so dass nicht zu früh mit diesen Aktivitäten begonnen werden sollte. Andere Sportarten, bei denen der Fuß in den Zehenspitzenstand kommen muss (alle Lauf-/Kontaktsportarten, Ballsportarten wie Tennis und Badminton, aber auch zum Teil Yoga und Fitness), können erst vier bis sechs Monate nach der Operation wieder aufgenommen werden. Einige Monate nach der Operation ist in der Regel von außen am Gangbild nicht zu erkennen, dass ein Fußgelenk versteift wurde. Es können nach der Operation noch Schuhe mit Absätzen bis zu 4cm getragen werden.
Autofahren ist mit dem Vorfußentlastungsschuh prinzipiell nicht möglich. Wenn die linke Seite operiert wird und ein Auto mit Automatikgetriebe benutzt wird, sollte der Versicherungsschutz vorher trotzdem mit der Haftpflichtversicherung abgeklärt werden.
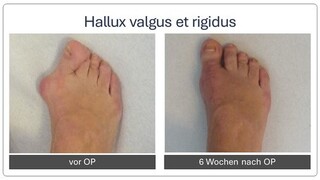
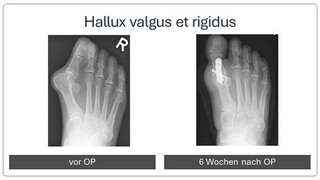
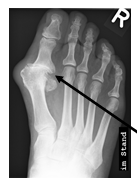
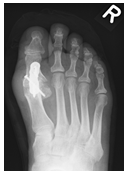
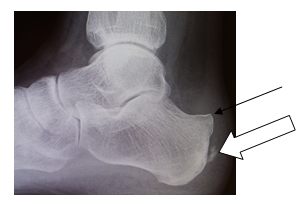
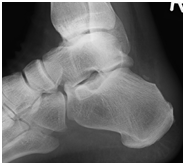
Hallux valgus et rigidus (Zehenballen mit Arthrose)
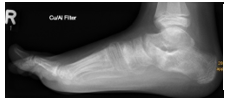
Diese Fehlstellung im Sinne eines Hallux valgus ist kombiniert mit einer Arthrose des Großzehengrundgelenkes. Genauso wie bei Arthrose ohne Fehlstellung sollte zunächst versucht werden, die Beschwerden mit einer Anpassung des Schuhs und mit Einlagen zu lindern. Wenn hier keine ausreiche
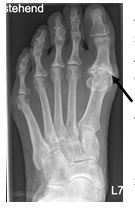
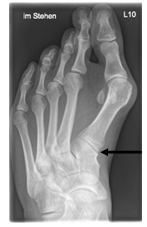
Auf dem Röntgenbild zeigt sich die fortgeschrittene Arthrose des Großzehengrundgelenkes. Der Knorpel ist vollkommen zerstört (Pfeil). Es reibt Knochen auf Knochen, was die Schmerzen verursacht.
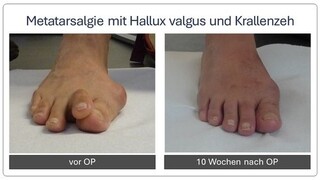
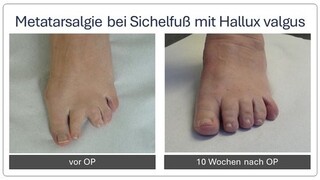
Metatarsalgie, Morton Neurom
Der Begriff Metatarsalgie bezeichnet unspezifisch Schmerzen im Mittelfußbereich. Eine Vielzahl von möglichen Beschwerden erfordert vom behandelnden Arzt eine gründliche Untersuchung und auch etwas Fingerspitzengefühl, um die Beschwerden beim Gehen, Stehen oder Sporttreiben der richtigen Ursache zuordnen zu können. Zum einen kann durch Fehlstellungen wie Hallux valgus oder Knick-/Senkfußfehlstellung eine Überlastung des Mittelfußes bedingt sein (sog. Transfermetatatarsalgie). Zum anderen kann es durch eine Bedrängung von Nerven es zu einem sogenannten Morton-Neurom kommen, wie eine schmerzhafte Schwellung eines Nerven bezeichnet wird. Außerdem kann eine Verkürzung der Wadenmuskulatur oder eine eingeschränkte Beweglichkeit des oberen Sprunggelenkes eine vermehrte Belastung des Vorfußballens zur Folge haben. In seltenen Fällen ist eine lokale Durchblutungsstörung die Ursache für die Mittelfußschmerzen (M. Köhler II). Auch bei systemischen Erkrankungen wie Diabetes mellitus und rheumatoider Arthritis ist die Belastung im Ballenbereich erhöht.
Die Therapie richtet sich nach der zu Grunde liegenden Ursache. Eine Einlagenversorgung hat das Ziel einer Druckumverteilung und sollte weitere, auch ggf. asymptomatische Fehlstellungen berücksichtigen. Physiotherapeutische Behandlungen können bei Verkürzung der Wadenmuskulatur oder eingeschränkter Beweglichkeit des Sprunggelenkes erfolgen, während Spritzen beim Morton-Neurom hilfreich sein können. Wenn diese Maßnahmen die Schmerzen nicht lindern, kann abhängig von der Ursache eine Operation erfolgen. Hierbei wird der Nerv entfernt. Die Patienten können nach einer Operation gleich voll auftreten und benötigen einen speziellen Schuh für zwei Wochen. Im Anschluss ist oft Physiotherapie sinnvoll.
Schwielen unter den Füßen können ein Hinweis auf eine Fehlbelastung sein. Beim Morton Neurom kommt es zu einer schmerzhaften Schwellung eines Nerven.
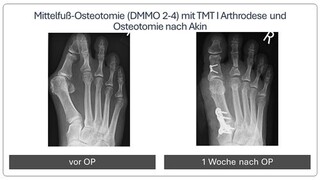
Minimal invasive Fußchirurgie - Metatarsalgie
Die Überlastung der Mittelfußknochen ist oft eine Folge einer Fehlstellung der Großzehe (Hallux valgus) oder eines Sichelfußes. Hierbei sind die betroffenen Mittelfußknochen in der Regel zu lang.
Wenn es bereits zu schmerzhaften Schwielen der Fußsohle kommt, ist eine operative Korrektur auch dieser Knochen notwendig (sogenannte DMMO: distale minimalinvasive metatarsale Osteotomie). Hierzu erfolgt über einen Schnitt von ca. 2-3mm eine Durchtrennung des Knochens. Die Vollbelastung im Anschluss an die Operation führt zu einer Neuausrichtung der durchtrennten Knochen. Da die durchtrennten schmerzhaften Mittelfußköpfchen über Bänder und die Kapsel noch verbunden sind, verwachsen die Knochen in der anatomisch korrekten Position nach ca. 6 Wochen. Innerhalb dieser Zeit kann der Patient mit einem speziellen Schuh voll auftreten, was nur selten schmerzhaft ist. Im Anschluss ist meistens Physiotherapie sinnvoll.
Achillodynie
Die Achillodynie bedeutet übersetzt lediglich „Achillessehnenschmerzen“. Die Ursache hierfür kann sehr unterschiedlich sein. Anfänglich liegt lediglich eine funktionelle Verkürzung der Achillessehne vor, ohne dass die Sehne einen Schaden genommen hat. Bei längerer Beschwerdedauer besteht schon ein Verschleiß der Achillessehne, was sich durch eine Verdickung bemerkbar machen kann. Die Ursache hierfür sind sogenannte Mikroläsionen, also kleinste Einrisse, die man sich so ähnlich vorstellen kann wie kleine Einkerbungen eines porösen Gummibandes, was man in die Länge zieht. Der Körper versucht diese Schwachstellen über spezielle Stoffe aus dem Blut (sog. Wachstumsfaktoren) zur Vernarbung zu bringen. Das Narbengewebe ist allerdings weniger elastisch, was bei gleichbleibender Belastung neue Läsionen nach sich zieht - ein Teufelskreis entsteht.
Aufgrund der schlechten Blutversorgung der Achillessehne laufen diese Reparaturvorgänge über viele Monate ab. Da die Achillessehne als kräftigste Sehne des Körpers hohen Belastungen auch schon beim normalen Gehen ausgesetzt ist, kommt der Körper mit den Reparaturvorgängen manchmal nicht hinterher. Die Folge können langwierige Schmerzen sein, die beim Sport und manchmal auch schon im Alltag beim Gehen auftreten können.
Neben speziellen Übungen für den Fuß und Physiotherapie hat sich hier als Therapie die Stoßwelle (ESWT) und Eigenbluttherapie (sog. ACP-Therapie) bewährt. Beide Verfahren fördern die Heilungsprozesse auf unterschiedliche Weise. Die Stoßwellentherapie basiert auf Schallwellen mit hoher Energie, die über ein Schallkopf mit Gelkissen von außen auf die Achillessehne übertragen werden. Hierbei werden Wachstumsfaktoren gebildet und die Durchblutung gefördert. Die ACP-Therapie hat bei gleichem Ziel der Ausheilung ein anderes Prinzip: dem Patienten wird Blut abgenommen, welches unmittelbar danach schnell geschleudert wird (Zentrifugierung). Der dadurch gewonnene Anteil des Blutes hat einen hohen Anteil an Blutplättchen mit den sog. Wachstumsfaktoren, die dann direkt in die Sehne gespritzt werden. Mit beiden Verfahren wird die Regeneration der Sehne unterstützt und somit die Heilungszeit in der Regel verkürzt. Studien bestätigen die Wirksamkeit des Verfahrens.*
Die konservative Therapie besteht meist aus Beübung mit sog. exzentrischem Training und einer Eigenbluttherapie, ggf. auch Stoßwellentherapie.
*Deans et al 2012 A prospective series of patients with chronic Achilles tendinopathy treated with autologous-conditioned plasma injections combined with exercise and therapeutic ultrasonography.
Bandinstabilitäten des Sprunggelenkes
Bandverletzungen des Sprunggelenkes gehören zu den häufigsten Sportverletzungen. Hierzu kommt es durch Umknicken mit dem Fuß beim Lauf, vor allem bei unebenem Grund oder schnelle Richtungswechsel. Somit sind viele Sportarten davon betroffen: der Basketball- oder Volleyballspieler kann nach dem Sprung auf dem Fuß eines anderen Spielers landen, der Fußballer beim Dribbeln den Halt verlieren oder der Jogger auf unebenem Grund wie Waldboden mit Baumwurzeln stolpern.
Um eine Verstauchung von einem Bänderriss oder gar Knöchelbruch abzugrenzen, ist eine ärztliche Untersuchung notwendig. Hier wird in der Regel eine Röntgenuntersuchung durchgeführt und die Stabilität des Bandapparates bei der Untersuchung getestet. Manchmal sind auch MRT Untersuchungen erforderlich, wenn der Befund nicht eindeutig ist.
Wenn es mehrmals zu einer Bandverletzung gekommen ist oder die Bänder nicht in der richtigen Vorspannung vernarben, kann es zu einer chronischen Bandinstabilität kommen. Häufiges Umknicken beim Sport oder auch schon im Alltag bei Bagatellereignissen ist dann die Folge. Dieses geht oftmals mit nur wenig Schmerzen einher, weshalb diese Ereignisse leider zu lange auf die leichte Schulter genommen werden. Mit jedem Umknickereignis kommt es zu einer hohen Belastung des Knorpels des oberen Sprunggelenkes. Im Laufe der Zeit droht in diesem Gelenk eine Arthrose, die später sehr schwer zu behandeln ist.
Sollte sich die Häufigkeit des Umknickens nicht mit speziellem Stabilitätstraining für den Fuß reduzieren, ist eine operative Bandstraffung notwendig (sog. Broström Plastik). Nach einer solchen Operation ist es erforderlich, dass die Patienten für sechs Wochen an Stützen gehen und nicht voll auftreten. Danach ist eine Orthese erforderlich, die man in Sportschuhen tragen kann. Während Sportarten wie Schwimmen und Fahrradfahren sowie teilweise Fitness schon nach 8 Wochen möglich sind, sollte mit Lauf- und Kontaktsportarten 4 Monate gewartet werden.
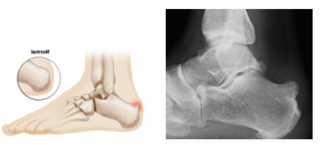
Achillessehnensporn
Achillessehnensporn
Der Achillessehnensporn wird auch als hinterer (=dorsaler) Fersensporn bezeichnet und ist als ein Zeichen der chronischen Überlastung zu sehen. Der knöcherne Sporn wächst direkt in die Achillessehne ein und verursacht dort unter Belastung und bei engem Schuhwerk Schmerzen. Durch die Reizung der Achillessehne treten die Schmerzen jedoch oft auch in Ruhe auf. Meist wird die Achillessehne zusätzlich noch durch eine sogenannte Haglund Exostose bedrängt. Diese liegt etwas weiter oberhalb und führt dazu, dass die Achillessehne über eine knöcherne Kante des Fersenbeins gleitet. Eine schmerzhafte Entzündung eines Schleimbeutels schränkt dann zusätzlich das Gehen deutlich ein.
Auch wenn durch Physiotherapie die Beschwerden etwas gemindert werden können, werden die Patienten selten dadurch schmerzfrei. Grund dafür ist der knöcherne Sporn in der Sehne, der früher oder später wieder zu Schmerzen führt. Dann sollte der Sporn operativ abgetragen werden. Dazu muss die Achillessehne von dem Fersenbein gelöst werden, damit der Sporn aus der Sehne entfernt werden kann. Ebenfalls wird der knöcherne Überstand der Haglund Exostose abgetragen. Anschließend wird die Sehne mit speziellen sog. Ankersystemen am Knochen wieder befestigt.
Die Achillessehne benötigt einen Zeitraum von ca. acht Wochen zum Einwachsen in den Knochen. Hierzu tragen die Patienten während dieser Zeit einen speziellen Schuh (sog. Walker), mit dem sie die ersten vier Wochen an Stützen entlasten müssen. Nach Ablauf der acht Wochen kann der Patient in der Regel im Normalschuh voll belasten. Da es während der Ruhigstellung zu Verklebungen zwischen der Sehne und der Sehnenscheide kommt, sind die Patienten noch für mehrere Wochen beim Gehen eingeschränkt. Oftmals ist in dieser Phase Physiotherapie notwendig. Sportarten wie Schwimmen und Fahrradfahren, teilweise Fitness ist nach ca. drei Monaten, Kontaktsportarten nach ca. sechs Monaten möglich.
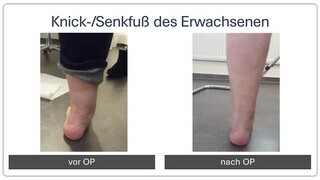
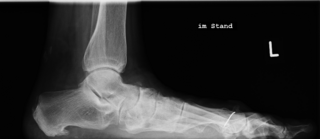
Knick-/Senkfuß des Erwachsenen
Der erworbene Knick-/Senkfuß kann zu unterschiedlichsten Beschwerden führen, was eine differenzierte Herangehensweise des behandelnden Arztes erfordert. Häufig kommt es als Folge auch zu Fehlstellungen der Zehen, was dann ggf. ebenfalls eine Korrektur erfordert. Nur im Anfangsstadium kann man die Beschwerden ohne Operation behandeln, ansonsten sind gelenkerhaltende Eingriffe (Osteotomien) oder gelenkstabilisierende Eingriffe (Arthrodesen) möglich. Letztere finden bei Arthrose, aber auch bei ausgeprägten Fehlstellungen Anwendung. Unabhängig vom OP-Verfahren ist in manchen Fällen eine Verlängerung der Wadenmuskulatur erforderlich.
Im Anschluss an die Operation ist immer eine Ruhigstellung in einer Spezialorthese und Entlastung an Stützen für einen Zeitraum von acht Wochen notwendig. Innerhalb dieser Zeit ist eine Thromboseprophylaxe notwendig. Danach können Normalschuhe getragen werden, sofern die Röntgenkontrolle keine Besonderheiten zeigt. Verordnungen für Physiotherapie sind nur gelegentlich notwendig, allerdings sind zu Beginn Anwendungen für Lymphdrainage sinnvoll. In manchen Fällen werden nach der Operation noch zusätzlich Einlagen benötigt.
Bis auch längere Gehstrecken ohne Mühen bewältigt werden können, vergehen in der Regel vier bis sechs, in seltenen Fällen mehr als neun Monate. Ungefähr zehn Wochen nach der Operation ist prinzipiell Nordic Walking, Fahrradfahren und Schwimmen erlaubt. Hier besteht bei unsicherem Gangbild jedoch ein gewisses Sturzrisiko, so dass nicht zu früh mit diesen Aktivitäten begonnen werden sollte. Lauf-/Kontaktsportarten, Ballsportarten wie Tennis und Badminton, aber auch zum Teil Yoga und Fitness können erst vier bis sechs Monate nach der Operation wieder aufgenommen werden.
Autofahren ist in der Orthese prinzipiell nicht möglich. Wenn die linke Seite operiert wird und ein Auto mit Automatikgetriebe benutzt wird, sollte der Versicherungsschutz vorher trotzdem mit der Haftpflichtversicherung abgeklärt werden.
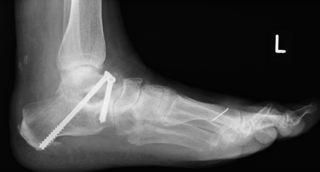
Aufrichtung durch Knochenverschiebung
Die Verschiebung der Ferse nach innen (Calcaneusmedialisierung) führt zur korrekten Lastaufnahme und verbessert die Zugrichtung der Achillessehne. In der Regel sind weitere Maßnahmen wie Verstärkung von Sehnen oder Achskorrektur der Fußinnenseite notwendig. Sollten weitere Beschwerden wie Zehenballen oder Krallenzehen bestehen, wird dieses ebenfalls begradigt.
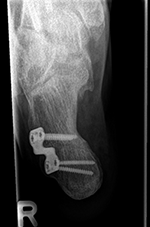
Aufrichtung durch Stabilisierung
Die Stabilisierung des unteren Sprunggelenkes (Arthrodese) ist eine effektive Methode zur Korrektur des fortgeschrittenen Knick-/Senkfußes, wenn hier bereits als Folge der Fehlstellung Arthrose aufgetreten ist. Dieser Eingriff wird ebenfalls oft mit weiteren Maßnahmen der Fußinnenseite kombiniert. Einige Monate nach der Operation ist in der Regel von außen am Gangbild nicht zu erkennen, dass ein Fußgelenk versteift wurde.
Minimal invasive Fußchirurgie
Die Durchtrennung der Ferse erfolgt über einen kleinen Hautschnitt von ca. 2-3mm. Zur Stabilisierung ist eine Schraube notwendig, die über einen weiteren Schnitt von ca. 7-8mm erfolgt.
Kindlicher Knick-/Senkfuß
Kindlicher Knick-/Senkfuß
In den meisten Fällen ist der kindliche Knick-/Senkfuß nicht behandlungsbedürftig. Bei Beschwerdefreiheit ist auch die Verordnung von Einlagen in der Regel nicht notwendig. Sollten die Kinder jedoch im Alltag wie beim Sport oder sogar lediglich beim Gehen nachhaltig eingeschränkt sein, ist eine Operation zu empfehlen. Es gibt verschieden Operationsverfahren, die abhängig vom Alter und Ausmaß der Fehlstellung auszuwählen sind.
Arthrorise mit Calcaneus-Stoppschraube
Diese elegante und effektive Operationsmethode ist bei Kindern zwischen 8 und 12 geeignet, um selbst deutliche Fehlstellung durch Lenkung der körpereigenen Stellmechanismen (Propriozeption) zu korrigieren. Hierbei wird eine Schraube in das Fersenbein eingebracht, um eine übermäßige Verdrehung des Fersenbeins gegenüber dem Sprungbein zu verhindern.
Die Kinder können wenige Tage nach der Operation ohne Schiene voll belasten. Der Fadenzug erfolgt nach 12-14 Tagen. Verordnungen für Physiotherapie sind meist nicht sinnvoll, allerdings sind manchmal Anwendungen für Lymphdrainage notwendig. Die Kinder sollten ein bis zwei Wochen nach der Operation für ca. 10min bis zu dreimal täglich auf der Ferse und den Zehenspitzen gehen. Sollten hierbei Schmerzen bestehen, sollte solange damit gewartet werden, bis dieses schmerzfrei möglich ist. Wenn die Kinder im Alltag beschwerdefrei sind, können sie nach Ablauf von vier Wochen Fahrrad fahren und schwimmen. Auf Lauf- und Kontaktsportarten sollten die Kinder mindestens zwei Monate verzichten. Die Schraube muss nach drei Jahren wieder entfernt werden. Die Fehlstellung bleibt trotzdem korrigiert.
Osteotomie nach Evans und Cotton
Bei Jugendlichen mit fortgeschrittenem Knick-/Senkfuß erfolgt eine knöcherne Verlängerung der Außenseite des Fersenbeins. Dabei wird ein Knochenkeil eingesetzt (Osteotomie nach Evans), so dass auf der Innenseite ein stabiles Fußgewölbe entsteht. In manchen Fällen ist zusätzlich eine Korrektur der Innenseite erforderlich (Osteotomie nach Cotton), ebenfalls kann eine Verlängerung der Wadenmuskulatur notwendig sein (Gastroc Release).
Der Fadenzug erfolgt nach 12-14 Tagen. Verordnungen für Physiotherapie sind meist nicht notwendig, allerdings sind zu Beginn Anwendungen für Lymphdrainage sinnvoll. Die Nachbehandlung erfolgt für 6 Wochen unter Entlastung in einer speziellen Orthese an Stützen. Bis auch längere Gehstrecken ohne Mühen bewältigt werden können, vergehen in der Regel drei, manchmal sechs und in Einzelfällen sogar mehr als neun Monate. Wenn die Kinder im Alltag beschwerdefrei sind, können sie nach Ablauf von zwei bis drei Monaten Fahrrad fahren und schwimmen gehen. Auf Lauf- und Kontaktsportarten sollten die Kinder mindestens sechs Monate verzichten.
Minimal invasive Fußchirurgie
Die Durchtrennung der Ferse erfolgt über einen kleinen Hautschnitt von ca. 2-3mm. Zur Stabilisierung ist eine Schraube notwendig, die über einen weiteren Schnitt von ca. 7-8mm erfolgt.
Haglund Exostose
Haglund Exostose
Bei der Haglund Exostose handelt es sich um einen knöchernen Überstand der Ferse, was zu einer Bedrängung der Achillessehne führen kann. Ein Schleimbeutel schützt die Sehne davor, an diesem knöchernen Überstand „zerrieben“ zu werden, wobei er sich meist schmerzhaft entzündet und dabei anschwillt. Daher haben die Patienten nicht nur Probleme beim Gehen, sondern auch durch Druck des Schuhs auf den entzündeten Schleimbeutel.
Wenn trotz Schonung und ggf. Physiotherapie keine dauerhafte Besserung eintritt, sollte der knöcherne Überstand abgetragen und der schmerzhafte Schleimbeutel entfernt werden. Die Patienten müssen nach der Operation für drei Wochen an Stützen entlasten und eine spezielle Schiene tragen. Danach ist im Normalschuh die Vollbelastung erlaubt. Es dauert jedoch noch weitere 4-6 Wochen, bis die Beschwerden abgeklungen sind. Wenn der Patient im Alltag beschwerdefrei ist, kann auch allmählich wieder mit Sport begonnen werden. Dieses ist meist bei Kontakt-/Laufsportarten 3-4 Monate nach der OP möglich, Schwimmen und Radfahren oftmals schon vorher.
Plantarfasziitis
Plantarfasziitis
Der Fuß wird von vielen Muskeln, Sehnen und Bändern gestützt, um die Belastungen des Alltags zu meistern. Bei hoher Beanspruchung wie intensiver Sport, aber auch Berufe mit hauptsächlich stehender Tätigkeit und Übergewicht kann es zu einer Überlastung kommen. Ebenso können Fehlstellungen wie ein Hohlfuß oder ein Knick-/Senkfuß die Überlastung begünstigen. So ist ersteres oftmals mit einer eingeschränkten Beweglichkeit verbunden (Pronationsschwäche), während ein Knick-/Senkfuß mit einer Bedrängung eines Nervens durch eine kompensatorische Größenzunahme eines Muskels einhergehen kann (sog. Baxter-Nerv). Eine weitere häufige Ursache ist eine Verkürzung der Wadenmuskulatur.
Die Ausbildung eines im Röntgenbild zu erkennenden Fersensporns ist für die Diagnose und Therapie der Plantarfasziitis nicht ausschlaggebend. Die Beschwerden können ohne Sporn bestehen, und Patienten mit einem Sporn können beschwerdefrei sein.
Die Therapie der Plantarfasziitis ist nahezu immer konservativ. Hier ist meist eine über Monate andauernde Therapie notwendig. Abhängig von der vorliegenden Fehlstellung sollten spezielle Einlagen angefertigt werden. Ebenfalls sollten Dehnübungen der Wadenmuskulatur durchgeführt werden. Ebenfalls effektiv sind Übungen zur Aufdehnung der Fußsohle, die schon vor dem morgendlichen Aufstehen durchgeführt werden sollten. Da die Plantarfaszie durch die Mehrbelastung kleine Einrisse bekommt (sog. Mikroläsionen, die man sich vorstellen kann wie kleine Einkerbungen eines porösen Gummibandes, welches man in die Länge zieht), versucht der Körper dieses zur Vernarbung zu bringen, damit die dadurch bedingten Schmerzen abklingen. In manchen Fällen gelingt dieses nicht ausreichend, sodass Schmerzen lange anhalten können. Um dieses zu durchbrechen, ist die niedrigenergetische Stoßwellentherapie (ESWT) zu empfehlen. Diese Therapieform hilft, diese Mikroläsionen schneller abheilen zu lassen, wodurch die Schmerzen schneller abklingen. Studien haben die Wirksamkeit der Stoßwellentherapie nachgewiesen*, und seit 2019 übernehmen die gesetzlichen Krankenkassen die Kosten für 3 Anwendungen, sofern die Beschwerden länger als 6 Monate bestehen. In manchen Fällen sind dann die Beschwerden noch nicht vollständig abgeklungen, so dass eine Fortführung der ESWT als Eigenleistung möglich ist.
*Gollwitzer et al 2015 : „Clinically relevant Effectiveness of focused ESWT in the Treatment of chronic plantar fasciitis“
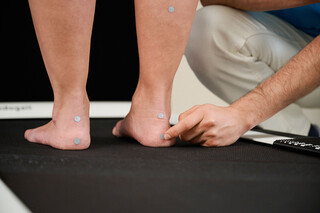
Bewegungsanalyse und Fußabdruckmessung
Präzise Analyse Ihrer Fußbelastung: Wir erkennen Fehlstellungen und entwickeln gezielte Therapien für mehr Beweglichkeit und weniger Beschwerden.
Ambulante Operationen
Moderne Verfahren ermöglichen viele Eingriffe ohne stationären Aufenthalt – sicher, effizient und individuell abgestimmt.
Spezialist für Fußchirurgie in der Klinik Manhagen

Dr. Sven Gunnar Laabs
Facharzt für Orthopädie und Unfallchirurgie, Fußchirurgie
Terminsprechstunde
über das MVZ Schlump One
Orthopädie & Unfallchirurgie
Schäferkampsallee 18
20357 Hamburg
Sie erreichen uns unter 040 440606 oder info@mvz-schlump-one.de
OP-Indikationssprechstunde
in der Klinik Manhagen; Terminvereinbarung über termine@manhagen.de (Einweisung erforderlich!)
Sie wünschen einen Termin bei unseren Spezialisten?
Nutzen Sie unsere Kontaktseite für alle Infos rund um Terminvereinbarung und Anfahrt.
Direkte Anfrage per Mail: termine@manhagen.de